Introducere: când inima își pierde forța fără să doară
Cardiomiopatia dilatativă este una dintre cele mai importante cauze de insuficiență cardiacă la adulți. Spre deosebire de infarctul miocardic, care are adesea un debut brusc și dramatic, cardiomiopatia dilatativă poate evolua lent, insidios, uneori fără simptome evidente în fazele inițiale.
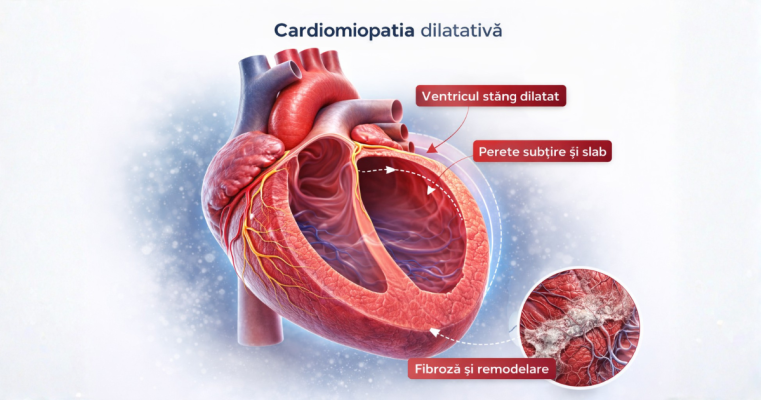
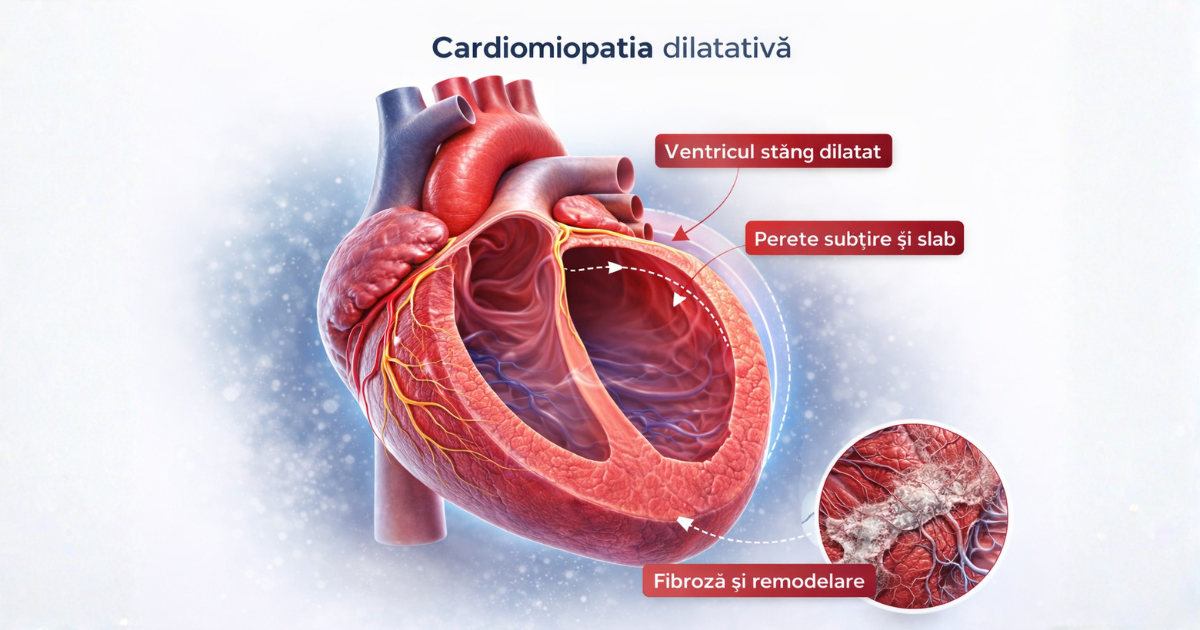
Boala se caracterizează prin dilatarea ventriculului stâng și scăderea capacității de contracție, ceea ce duce la reducerea fracției de ejecție și la scăderea debitului cardiac. În lipsa unui diagnostic și a unui tratament precoce, evoluția poate conduce la insuficiență cardiacă severă, aritmii și complicații tromboembolice.
În cardiologia modernă, accentul nu mai este pus doar pe tratarea insuficienței cardiace avansate, ci pe identificarea timpurie a modificărilor structurale și funcționale, înainte ca deteriorarea să devină ireversibilă.
Ce este cardiomiopatia dilatativă
Cardiomiopatia dilatativă (CMD) este o afecțiune a mușchiului cardiac caracterizată prin:
- dilatarea ventriculului stâng (și uneori a ambelor ventricule);
- reducerea fracției de ejecție;
- scăderea forței de contracție a miocardului.
Spre deosebire de bolile coronariene, în cardiomiopatia dilatativă arterele coronare pot fi normale. Problema este la nivelul mușchiului cardiac.
Pe măsură ce ventriculul se dilată, pereții devin mai subțiri și mai puțin eficienți, iar inima își pierde capacitatea de a pompa sângele în mod adecvat.
De ce apare cardiomiopatia dilatativă
Cauzele pot fi multiple și uneori dificil de identificat.
Forme genetice
Un procent semnificativ de cazuri are bază genetică. În aceste situații, există antecedente familiale de insuficiență cardiacă sau moarte subită.
Miocardite virale
Infecțiile virale pot afecta mușchiul cardiac, declanșând inflamație și remodelare progresivă.
Toxice
Consumul cronic de alcool, anumite medicamente sau substanțe toxice pot afecta miocardul.
Boala coronariană
Ischemia cronică poate duce la dilatarea și slăbirea ventriculului.
Cardiomiopatia peripartum
Apare rar, în ultimele luni de sarcină sau după naștere.
În unele cazuri, cauza rămâne necunoscută și este clasificată ca idiopatică.
Cum evoluează boala în timp
Inițial, ventriculul încearcă să compenseze prin dilatare, pentru a menține volumul de sânge ejectat. Pe termen lung însă, această adaptare duce la:
- scăderea fracției de ejecție;
- creșterea presiunilor intracardiace;
- congestie pulmonară;
- retenție de lichide;
- activarea mecanismelor neurohormonale care agravează procesul.
Remodelarea cardiacă progresivă este un element central în evoluția bolii.
Care sunt primele semne care pot sugera boala
În fazele timpurii, simptomele pot fi discrete:
- oboseală inexplicabilă;
- scăderea toleranței la efort;
- senzație de lipsă de aer la urcat scări;
- palpitații ocazionale.
Pe măsură ce fracția de ejecție scade, pot apărea:
- dispnee la efort sau în repaus;
- edeme ale membrelor inferioare;
- creștere rapidă în greutate prin retenție de lichide;
- tuse nocturnă;
- episoade de amețeală sau lipotimie.
Cum o depistăm din timp
Depistarea precoce este posibilă printr-o combinație de evaluare clinică și investigații imagistice moderne.
Examinarea clinică
Medicul poate identifica semne sugestive precum sufluri, ritmuri anormale sau semne de congestie.
Electrocardiograma
Poate evidenția tulburări de conducere, aritmii sau modificări sugestive pentru afectare miocardică.
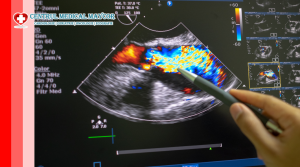
Ecocardiografia
Este investigația cheie. Permite evaluarea:
- dimensiunilor ventriculare;
- fracției de ejecție;
- funcției diastolice;
- prezenței trombilor intracavitari;
- gradului de regurgitare mitrală secundară dilatării.
Ecografia modernă cu analiză strain poate detecta disfuncții subtile înainte de scăderea evidentă a fracției de ejecție.
Rezonanța magnetică cardiacă
Poate identifica inflamație sau fibroză miocardică și ajută la diferențierea cauzelor.
Importanța fracției de ejecție
Fracția de ejecție este unul dintre cei mai importanți indicatori ai severității bolii. O valoare sub 40% indică insuficiență cardiacă cu fracție redusă și necesită tratament imediat.
Monitorizarea periodică a fracției de ejecție permite evaluarea răspunsului la tratament și identificarea progresiei.
Riscurile cardiomiopatiei dilatative
Dacă nu este tratată, boala poate duce la:
- insuficiență cardiacă avansată;
- aritmii ventriculare maligne;
- moarte subită cardiacă;
- tromboembolism sistemic.
În cazuri severe, poate fi necesar transplant cardiac.
Tratamentul modern și prevenirea progresiei
Tratamentul vizează:
- inhibarea sistemului renină-angiotensină;
- reducerea activării simpatice;
- controlul retenției de lichide;
- prevenirea aritmiilor.
Medicamentele includ inhibitori ai enzimei de conversie, sartani, beta-blocante, antagoniști ai receptorilor mineralocorticoizi și inhibitori SGLT2.
În cazuri selectate, poate fi necesară implantarea unui defibrilator sau terapia de resincronizare cardiacă.
Se poate opri sau inversa procesul
În anumite situații, da. Dacă este identificată și tratată cauza subiacentă, remodelarea poate fi parțial reversată. De exemplu:
- în cardiomiopatia indusă de tahicardie;
- după tratamentul miocarditei;
- după controlul hipertensiunii;
- prin abstinență alcoolică în formele toxice.
Intervenția timpurie crește șansele de recuperare funcțională.
În formele genetice, screeningul rudelor de gradul întâi este recomandat. Ecocardiografia periodică poate identifica modificări înainte de apariția simptomelor.
Întrebări frecvente (FAQ)
Cardiomiopatia dilatativă este aceeași cu infarctul?
Nu. Infarctul este o necroză acută, cardiomiopatia dilatativă este o afectare progresivă a mușchiului cardiac.
Este ereditară?
Poate fi, în anumite cazuri.
Se poate trăi normal cu această boală?
Da, dacă este diagnosticată și tratată la timp.
Fracția de ejecție se poate îmbunătăți?
În multe cazuri, da, sub tratament adecvat.
Este obligatoriu defibrilatorul?
Doar în cazurile cu risc crescut de aritmii severe.
Sportul este permis?
Activitatea fizică moderată este benefică, dar trebuie adaptată.
Cât de des trebuie făcut controlul?
La intervale stabilite individual de medic.
Poate fi prevenită complet?
Nu întotdeauna, dar controlul factorilor de risc reduce severitatea.
Concluzie: diagnosticul precoce schimbă evoluția
Cardiomiopatia dilatativă este o afecțiune serioasă, dar nu inevitabil fatală. Detectarea precoce prin ecocardiografie și monitorizare atentă permite inițierea tratamentului înainte de apariția insuficienței cardiace severe.
Inima are capacitate de adaptare și, în anumite condiții, de recuperare. Cu intervenție timpurie, terapie corectă și monitorizare regulată, progresia bolii poate fi încetinită, iar calitatea vieții poate fi menținută.
În cardiologie, timpul înseamnă miocard salvat. Depistarea precoce face diferența dintre o evoluție controlată și complicații majore.