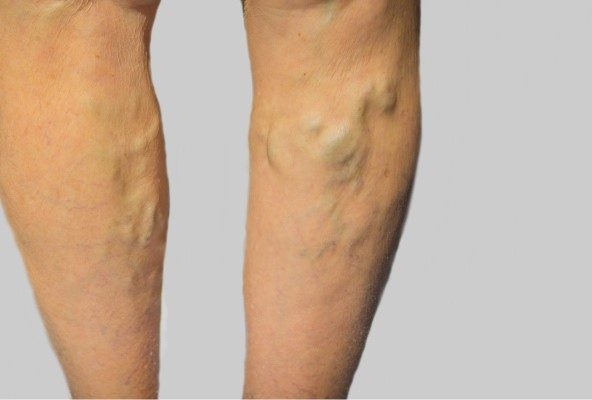
Varicele sunt vene superficiale dilatate (vene de la suprafața pielii care se lărgesc și devin neregulate), apărute mai ales la picioare. Cauza frecventă este incompetența valvulară (valvele din vene nu se mai închid bine), ceea ce crește presiunea venoasă. Cele mai multe cazuri nu sunt un pericol pentru sănătate , dar pot provoca durere, mâncărime, edem și, mai rar, ulcere, sângerare sau tromboflebită (inflamația unei vene cu cheag).
Diagnosticul și planul de tratament se stabilesc prin ecografie Doppler duplex (ecografie care arată direcția și viteza sângelui în vene). Prima linie pentru tratament este ablația endovenoasă cu laser (EVLA) sau radiofrecvență (RFA) – adică „închidere” termică din interiorul venei. Dacă nu e potrivită, se recomandă: scleroterapia cu spumă(injectarea unei spume care „sigilează” vena).
Chirurgia rămâne opțiune când celelalte proceduri nu se potrivesc. Ciorapii compresivi ajută la reducerea simptomelor, dar nu vindecă varicele.
Cum clasificăm severitatea?
Este folosită clasificarea CEAP (Clinic‑Etiologic‑Anatomic‑Fiziopatologic):
- C1 = telangiectazii / „vene pânză de păianjen” (vase fine, superficiale).
- C2 = varice (vene ≥ 3 mm, proeminente).
- C3 = edem, fără modificări cutanate.
- C4 = modificări cutanate.
- C5 = ulcer venos vindecat.
- C6 = ulcer venos activ (rană deschisă legată de circulația venoasă).
CEAP ajută la descrierea clară a severității și la alegerea tratamentului.
Important: varicele țin de sistemul venos superficial(nu de venele profunde). Cheagurile din venele superficiale rar embolizează (risc mult mai mic de embolie pulmonară vs. tromboză venoasă profundă).
Cât de grave sunt varicele? Complicații posibile
Pentru mulți, varicele sunt mai ales o problemă estetică; pentru alții, pot însemna durere, greutate în picioare, mâncărime, crampe, edeme sau ulcere venoase.
Complicații posibile:
- Tromboflebită superficială (inflamație + cheag într‑o venă de suprafață).
- Hemoragie dintr‑o venă varicoasă (dar hermoragia poate fi semnificativă).
- Modificări de piele: hiperpigmentare (înnălbăstrirea/maronirea pielii), eczeme.
- Lipodermatoscleroză (îngroșarea și „întărirea” pielii de pe gambă).
- Ulcer venos (rană cronică, greu de vindecat).
Varicele și cheagurile profunde:
Există o asociere între tromboza venoasă superficială și tromboză venoasă profundă. Din acest motiv, evaluarea medicală este foarte importantă. Tromboza venoasă superficială embolizează rar sau deloc.
Cauze și factori de risc
Varicele apar printr‑un cumul de genetică + factori mecanici/hormonali:
- Vârsta și sexul feminin (estrogenii relaxează peretele venos).
- Sarcina (crește volumul sangvin, presiunea intraabdominală și influența hormonală).
- Istoric familial, obezitate, stat prelungit în picioaresau șezând.
- Fumatul și un stil de viață sedentar.
Investigația de bază:
Ecografia Doppler duplex (o ecografie care „vede” fluxul de sânge și valvele) arată exact unde există reflux (curgere în sens greșit) și cartografiază venele. Pe baza ei, medicul stabilește planul de tratament.
Ce poți face acasă?
- Mișcare regulată (mers alert, bicicletă, înot) – activează pompa gambieră și reduce simptomele.
- Ridicarea picioarelor peste nivelul inimii, de câteva ori/zi.
- Greutate corporală țintă, haine lejere, pauze la statul prelungit în picioare/șezut.
- Ciorapi compresivi medicali (clasă adecvată) – ameliorează simptomatologia și edemul; nu „vindecă” varicele, iar compresia nu e recomandată ca tratament de sine stătător atunci când intervențiile sunt potrivite.
- Despre venoactive (castan sălbatic/diosmină etc.): pot reduce pe termen scurt durerea/edemul la unele persoane, însă datele științifice sunt variabile, iar siguranța pe termen lung e mai puțin clară – recomandăm sfatul medicul înainte de utilizare.
Tratamente moderne: ce spune știința
Scopul intervențiilor este să închidă vena cu reflux (cea care creează presiune și varice), astfel încât sângele să fie redirecționat prin vene sănătoase.
Ablația endovenoasă termică – prima opțiune în majoritatea cazurilor
- EVLA (EndoVenous Laser Ablation) = ablație cu laser din interiorul venei (un cateter subțire încălzește pereții și „închide” vena).
- RFA (RadioFrequency Ablation) = ablație prin radiofrecvență (principiu similar, altă sursă de căldură).
Avantaje: proceduri minim invazive, fără incizii mari, de obicei ambulator (pleci în aceeași zi), recuperare rapidă.
Dacă ablația termică nu e potrivită
- Scleroterapia cu spumă (injectarea, sub ghidaj ecografic, a unei spume sclerozante care „lipește” pereții venei).
- Opțiuni non‑termale:
- Cianoacrilat (un adeziv medical aplicat în venă; mai puține înțepături, nu cere compresie uneori),
- MOCA (Mechanochemical Ablation) = ablație mecanico‑chimică (combinație între agitație mecanică și substanță sclerozantă).
- Chirurgia clasică: ligatură (legarea venei) + stripping (îndepărtarea segmentului bolnav) – utilă când celelalte nu se potrivesc.
Varice „tributare” și vase mici
- Flebectomii (mini‑incizii prin care se scot pachete varicoase locale).
- Scleroterapie pentru varice mici/reticulare și telangiectazii (vase foarte fine).
- Laser transcutanat (aplicat pe piele) – opțiune în anumite cazuri.
După procedură
- Bandaj sau ciorap compresiv câteva zile (pentru confort și vânătăi mai puține).
- Mers chiar din ziua procedurii, evită eforturile mari 1–2 săptămâni (în funcție de recomandarea medicului).
- Control la 1–6 săptămâni (uneori și ecografie) pentru a verifica închiderea venei.
Mituri vs realitate
- „Dacă nu mă dor, varicele nu contează.” – FALS
Chiar și fără durere, varicele pot progresa și pot duce la tromboflebită, sângerare sau ulcere. Lipsa durerii ≠ lipsa problemei.
- „Ciorapii compresivi vindecă varicele.” – Fals. Ajută simptomatic; varicele tratabile cu proceduri necesită ablație/scleroterapie/chirurgie.
- „Toate varicele sunt doar estetice.” – Fals. Deși multe cazuri sunt benigne, există complicații (ulcere, sângerare, tromboflebită).
Prevenție & stil de viață
Nu există o modalitate garantată de a „preveni” varicele (genetica și sarcina cântăresc mult), dar poți reduce simptomele și încetini progresia:
- Mergi zilnic și lucrează mușchii gambei; pauze de mișcare la fiecare 45–60 min la birou.
- Greutate sănătoasă, evită statul prelungit în picioare/șezut; ridică picioarele la repaus.
- Compresie dacă ai simptome sau ești în perioade cu solicitare venoasă mare (zboruri lungi, sarcină – după recomandarea medicului).
- Renunță la fumat (beneficii venoase și cardiovasculare).
Întrebări frecvente (FAQ)
1) Varicele dispar de la sine?
Nu. Aspectul poate fluctua, dar dacă există reflux, vena afectată nu revine la normal fără intervenție. Compresiași stilul de viață controlează simptomele, nu repară valvele.
2) Cum știu dacă am nevoie de o procedură?
Dacă ai durere, greutate, mâncărime, edeme sau schimbări ale culorii pieli (sau ai avut ulcer/sângerare), mergi la chirurg vascular. Ecografia duplex trasează harta venelor cu probleme; de aici se discută opțiunile, de regulă începând cu EVLA/RFA(laser/radiofrecvență).
3) Laser sau spumă – ce e mai bine?
Depinde de anatomia venelor, simptome și așteptări. În general, EVLA/RFA oferă rezultate foarte bune cu recuperare rapidă; spuma e excelentă când anatomia/indicația o recomandă sau când nu vrei procedură termică.
4) Ajută ciorapii compresivi?
Da, pentru durere și edem. Alegerea clasei și mărimiise face ideal după consult. Important: nu sunt tratament de sine stătător dacă ești candidatul potrivit pentru ablație/scleroterapie.
5) Este periculos să am varice?
De cele mai multe ori nu. Totuși, pot apărea ulcere, tromboflebită sau sângerare – situații ce impun evaluare și tratament.
6) Ce se întâmplă după ablație (EVLA/RFA)?
De obicei pleci în aceeași zi, revii repede la activități ușoare, porți compresii câteva zile (dacă ți se recomandă).
7) Pot reapărea varicele?
Da, pentru că boala este evolutivă. Se pot forma în alte segmente sau prin dezvoltarea unor vene de ocolire. Scopul tratamentului este să închidă segmentele bolnave și să minimizeze recurența.
Sarcina și varicele?
Simptomele pot crește în sarcină. Intervențiile se amână, în general, după naștere. Între timp, compresiași măsurile conservatoare sunt de ajutor.
9) Care e diferența între varice și „pânze de păianjen”?
Telangiectaziile (C1) sunt vase foarte fine, roșii/violacee, strict cosmetice. Varicele (C2) sunt vene dilatate (≥3 mm), proeminente, și pot da simptome.
10) Ce risc am de cheaguri „grave”?
Tromboflebita superficială rareori ajunge la plămâni. Dacă apar durere bruscă, umflare importantă la un picior, căldură locală sau roșeață intensă, mergi la medic pentru a exclude DVT (tromboză venoasă profundă).
11) Ulcerul venos se vindecă mai repede cu tratament endovenos?
Da. Închiderea precoce a venelor cu reflux, asociată cu compresie și îngrijirea rănii, accelerează vindecareala mulți pacienți.
Concluzie și pași de urmat
- Varicele sunt frecvente și adesea benigne, dar se recomandă o evaluare când sunt simptomatice sau există semne de complicații. Decizia corectă pornește de la ecografia duplex.
- Standardul actual pentru refluxul pe trunchi safen este ablația endovenoasă (EVLA/RFA), cu rezultate solide și recuperare rapidă; spuma și chirurgia rămân opțiuni în situații specifice.
- În cazul varicelor, un stil de viață sănătos – cu mișcare regulată, ridicarea picioarelor și purtarea ciorapilor de compresie atunci când este indicat – ajută la reducerea simptomelor.
- Venoactivele pot ajuta pe termen scurt, dar nu înlocuiesc tratamentul intervențional.
- Semne de alarmă: sângerare, durere/edem marcate unilateral, schimbări cutanate rapide, ulcer – necesită consult medical; sângerarea activă este urgență.
ATENȚIE!
Acest material are scop informativ și nu înlocuiește consultul, diagnosticul sau tratamentul recomandat de un medic. Pentru decizii clinice, îți recomandăm să consulți un specialist în chirurgie vasculară.
Surse:
- NICE CG168 – diagnoză, criterii de trimitere, opțiuni terapeutice și rolul compresiei. NICE
- ESVS 2022 – EVTA ca first‑line, compresie post‑procedură, alternative non‑termale, strategii pentru tributare și recurențe. ESVS
- SVS/AVF/AVLS 2023–2024 – recomandări actualizate pentru managementul varicelor (părțile I–II). JVS Venous+1
- Mayo Clinic & Cleveland Clinic – simptome, cauze, management conservator/mituri. Mayo Clinic+1Cleveland Clinic
- NHS/NHS Inform – recomandări public‑facing (când să consulți medicul, ce să eviți). nhs.ukNHS inform
- RCT‑uri: CLASS (NEJM 2014 + 2019), EVRA (NEJM 2018). City Research OnlinePubMedNew England Journal of Medicine
- Cochrane/Venoactive – sinteze asupra compresiei/venoactivelor. PMC+1
- StatPearls – CEAP C2 și risc scăzut de embolizare din TV superficială. NCBI+1
- NHLBI/NIH – recomandare de urgență în caz de sângerare. NHLBI, NIH